Haut & Allergie
Penicillin-Allergie: Woran erkenne ich sie?
Veröffentlicht am:19.02.2025
5 Minuten Lesedauer
Viele Menschen geben in der ärztlichen Praxis an, dass sie allergisch gegen Penicillin sind. Doch wie macht sich eine entsprechende Allergie bemerkbar, wie kann sie zweifelsfrei festgestellt werden und was ist dann zu tun?

© iStock / IsiMS
Was ist eine Penicillin-Allergie?
Wenn Bakterien an Infektionskrankheiten beteiligt sind, können Mediziner und Medizinerinnen Antibiotika verschreiben. Dabei können sie auf verschiedene Wirkstoffgruppen zurückgreifen, wobei weltweit Penicilline mit am gängigsten sind. Patienten und Patientinnen können sie beispielsweise bei einer Bronchitis, bei einer Lungenentzündung, bei Infekten der Harnwege oder einer Mandelentzündung erhalten. Penicilline besitzen einen effektiven Wirkmechanismus: Sie verhindern den korrekten Aufbau der bakterieneigenen Zellwand. Durch die geschädigte Zellwand kann Flüssigkeit eindringen und die Bakterienzelle durch den osmotischen Druck zerstören. Bei einigen Menschen führen Penicilline aber zu schweren unerwünschten Effekten – das trifft auf Personen zu, die eine Allergie gegen Penicillin haben. Ungefähr jeder zehnte Erwachsene ist hierzulande der Ansicht, dass er allergisch auf Antibiotika aus der Gruppe der Penicilline reagiert. Allerdings haben die meisten der Menschen, die glauben von einer Penicillin-Allergie betroffen zu sein, keine echten IgE-vermittelten allergischen Reaktionen. 95 Prozent dieser Menschen vertragen Penicilline tatsächlich gut. Damit in diesen Fällen nicht unnötigerweise Antibiotika aus anderen Substanzklassen eingesetzt werden, kann es sinnvoll sein, genauer zu prüfen, ob tatsächlich eine echte Penicillin-Allergie vorliegt. Mediziner und Medizinerinnen unterscheiden bei der Entstehung von Allergien zwei Phasen. In der Sensibilisierungsphase erfolgt der allererste Kontakt mit dem Allergen. Dabei werden T- und B-Lymphozyten aktiviert und spezifische Antikörper gegen bestimmte Eiweißbausteine des Allergens produziert, sogenannte IgE-Antikörper. Allergiebeschwerden treten in dieser Phase noch nicht auf. Die zweite Phase ist die sogenannte Effektorphase. Kommen Betreffende erneut mit dem Allergen in Kontakt, erkennt das Immunsystem die Substanz wieder, aktiviert Abwehrzellen und schüttet Botenstoffe aus, die zu einer allergischen Entzündungsreaktion und den typischen Allergiesymptomen führen. Die IgE-Antikörper spielen dabei eine wesentliche Rolle.
Passende Artikel zum Thema
Wie äußert sich eine Penicillin-Allergie?
Bei Allergien unterscheidet man Sofortreaktionen, die in weniger als sechs Stunden nach dem Allergenkontakt auftreten, von Spätreaktionen, bei denen die Symptome erst mit einer Verzögerung von mindestens sechs Stunden bis zu einigen Tagen auftreten.
Bei einer allergischen Sofortreaktion auf Penicilline treten die Symptome meist unmittelbar oder in weniger als einer Stunde nach der Penicillingabe auf. Zu den typischen Beschwerden gehören:
- Hautreaktionen mit Rötung, Bildung von Quaddeln und Unterhautschwellungen, meist begleitet von starkem Juckreiz
- Schwellungen im Gesicht, Nasen-Rachen-Raum oder anderen Bereichen des Körpers
- Atemnot und keuchende Atemgeräusche
In schweren Fällen kann es bei allergischen Sofortreaktionen zu einer Anaphylaxie kommen, einer lebensbedrohlichen allergischen Reaktion. Dabei können extreme Atemnot mit Erstickungsgefühlen auftreten sowie Herz-Kreislauf-Reaktionen mit starkem Blutdruckabfall, der zu Benommenheit oder Bewusstlosigkeit führt. Auch Magen-Darm-Beschwerden wie Übelkeit, Erbrechen und Durchfall sind möglich. Manchmal treten bei einer Penicillin-Allergie die Symptome aber auch erst mit einer Verzögerungen von sechs Stunden bis zu mehreren Tagen auf – dabei kann es sich um relativ harmlose allergische Hautausschläge handeln, aber in sehr selten Fällen auch um schwere Reaktionen, wie das Stevens-Johnson-Syndrom mit Blasenbildung und Absterben von Hautgewebe oder andere schwere Entzündungsreaktionen, beispielsweise der Niere.
© iStock / AlexRaths
So wird eine Penicillin-Allergie diagnostiziert
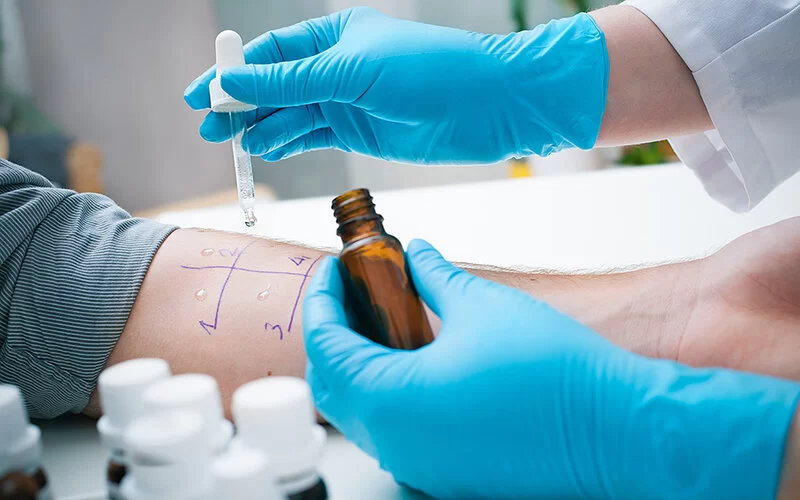
Zunächst ist es für Ärzte und Ärztinnen wichtig, genauer herauszufinden, unter welchen Beschwerden Betroffene bei früheren Verordnungen von Antibiotika aus der Penicillin-Gruppe gelitten haben und wie schnell diese Beschwerden nach der Antibiotika-Gabe aufgetreten sind. Manchmal lässt sich damit bereits eine Allergie ausschließen. In anderen Fällen sind die berichteten allergischen Reaktionen so schwer, dass eine weitere Testung unnötig und zu risikoreich wäre. In allen anderen Fällen können Ärzte und Ärztinnen im nächsten Schritt auf eine Stufendiagnostik zurückgreifen, um zweifelsfrei festzustellen, ob eine Person allergisch auf Penicilline reagiert. Dazu werden zunächst nur Tropfen einer Lösung mit dem potenziellen Allergen auf die Haut aufgetragen und die Haut leicht angeritzt. Nach 20 Minuten kann man anhand der Hautreaktion beurteilen, ob eine Allergie vorliegt. Falls sich im Hauttest keine Reaktion zeigt, aber man trotzdem ganz sicher gehen möchte, kann im nächsten Schritt ein oraler Provokationstest durchgeführt werden. Dabei nehmen die Betroffenen ein Penicillin – in der Regel Amoxicillin – in Tablettenform ein. Dies geschieht unter ärztlicher Überwachung und meist in aufsteigenden Dosen. Wenn sich auch im oralen Provokationstest keine Hinweise auf eine allergische Reaktion zeigen, liegt keine Penicillin-Allergie vor und das Antibiotikum kann zur Behandlung eingesetzt werden. Waren jedoch Hauttest oder oraler Provokationstest positiv, sollten bei dem betreffenden Patienten oder der Patientin Antibiotika, die nicht der Penicillin-Gruppe angehören, einsetzt werden.
Die Stufendiagnostik sollte idealerweise mit ausreichend zeitlichem Abstand vor einer erforderlichen Antibiotika-Gabe erfolgen, zum Beispiel vor einer geplanten Operation.
Rund um die Gesundheit treten immer mal wieder Fragen auf, zum Beispiel während einer ärztlichen Behandlung
AOK-Clarimedis – medizinische Informationen am Telefon
AOK-Versicherte holen sich mit dem medizinischen Info-Telefon Clarimedis Unterstützung zur Seite. Fachärzte und Fachärztinnen sowie medizinische Experten und Expertinnen beantworten hier Fragen rund um Diagnosen, Laborwerte Beipackzettel und vielem mehr.
Warum nicht jede vermeintliche Penicillin-Allergie tatsächlich eine ist
Penicilline sind sehr gut wirksam und gut verträglich, sie führen aber auch häufig zu allergischen Reaktionen. Daher ist es nicht verwunderlich, dass schätzungsweise sieben Prozent der gesamten Bevölkerung einen Hinweis auf eine Penicillin-Allergie in der Krankenakte hat. Doch wie kommt der Eintrag überhaupt da rein? Oft sind es Patienten oder Patientinnen, die selbst angeben, dass sie in der Vergangenheit empfindlich auf den Arzneimittelwirkstoff reagiert haben. Mediziner und Medizinerinnen notieren das entsprechend und weichen im Bedarfsfall, oft ohne weitere Überprüfung dieser Angabe, auf ein Antibiotikum aus einer anderen Substanzklasse aus. Oftmals handelt es sich aber um keine ärztliche Diagnose, sondern Betreffende glauben allergisch zu sein, weil sie nach der Einnahme unspezifische Symptome, wie Kopfschmerzen, Müdigkeit oder harmlose Magen-Darm-Beschwerden entwickelten – dabei kann es sich aber auch um klassische Nebenwirkungen oder Symptome der behandelten Erkrankung handeln, das Immunsystem muss daran nicht beteiligt gewesen sein. Ein unbegründeter Verweis auf eine Penicillin-Allergie kann für die Betroffenen aber nachteilige Folgen haben. Sie erhalten dann öfter ein Antibiotikum zweiter Wahl, das mit mehr Nebenwirkungen sowie einer schlechteren Wirksamkeit verbunden sein kann. Das womöglich unnötige Ausweichen auf Breitbandantibiotika anderer Gruppen begünstigt zudem Resistenzentwicklungen bei Bakterien und erhöht damit das Risiko, dass diese Antibiotikagruppen, wenn sie dringend benötigt werden und es keine Alternativen gibt, nicht mehr wirksam sind.
Tipps für Menschen mit einer Penicillin-Allergie
Was kann man bei einer Penicillin-Allergie tun? Menschen mit einer Penicillin-Allergie sind vor allem kurz nach der Diagnose verunsichert. Um sich vor allergischen Reaktionen zu schützen, ist Folgendes wichtig:
- Behandelnde über die Allergie informieren: Handelt es sich um eine ärztlich diagnostizierte Penicillin-Allergie, ist diese Information für alle behandelnden Mediziner und Medizinerinnen wichtig. Nicht nur der Hausarzt oder die Hausärztin, sondern beispielsweise auch andere Fachärzte und Fachärztinnen, die Praxis für Zahnheilkunde und bei stationären Aufenthalten auch das Klinikpersonal sollten Kenntnis über die Allergie erhalten – ein Vermerk von Allergiesymptomen in der Krankenakte ist in diesem Fall ebenfalls wichtig.
- Allergiepass oder Notfallausweis mitführen: Hat der Arzt oder die Ärztin eine Allergie festgestellt, sollte diese in einem Allergiepass oder einem Notfallausweis eingetragen werden. Dieser sollte unbedingt mitgeführt werden, zum Beispiel im Geldbeutel. So stellen Betreffende sicher, dass ihnen nicht versehentlich Penicillin verabreicht wird.





