Digitalisierung
Die Digitalisierung ist, neben weiteren Strukturreformen, einer der wichtigsten Bausteine für eine Modernisierung des Gesundheitswesens. Eine sinnvolle und konsequente Digitalisierung kann dazu beitragen, einen verbesserten Zugang zur Versorgung und vor allem mehr Effizienz zu schaffen

Unser Gesundheitssystem ist gut, aber nicht für alle gleich gut. Eine sinnvolle und konsequente Digitalisierung kann dazu beitragen, einen verbesserten Zugang zur Versorgung und vor allem mehr Effizienz zu schaffen. Wir können Daten im Sinne der Versicherten nutzen und miteinander verknüpfen. Wir können und wollen aktiv zum Gesundbleiben und Gesundwerden unserer Versicherten beitragen, ihre Lebensqualität erhöhen und damit letztlich auch das System entlasten. Die AOK Rheinland/Hamburg leistet ihren Beitrag, um aus der Digitalisierung endlich eine Erfolgsgeschichte zu machen – die meisten Menschen wollen das auch. So wünschten sich schon vor zwei Jahren in einer Umfrage des Digitalverbands Bitkom fast drei Viertel der Befragten mehr Tempo bei der Digitalisierung im Gesundheitswesen. 83 Prozent hielten sie grundsätzlich für richtig. Dieser Wert war im Juli 2024 sogar auf 89 Prozent gestiegen.

Fest steht: Die Digitalisierung ist, neben weiteren Strukturreformen, einer der wichtigsten Bausteine für eine Modernisierung des Gesundheitswesens in Deutschland, das in diesem Bereich gewaltigen Nachholbedarf hat. Wir wollen das stark regulierte und träge System auch technisch zukunftstauglich aufstellen und die Vorteile der Digitalisierung für die Patientinnen und Patienten, aber auch für die Leistungserbringer spürbar und nutzbar machen. Daher haben wir als AOK-System die Entwicklung der elektronischen Patientenakte (ePA) und anderer Digitalprojekte seit langem mit vorangetrieben und sind auch jetzt dicht dran an der aktuellen Erprobung in den Modellregionen Nordrhein-Westfalen und Hamburg, die der nahenden bundesweiten Einführung vorangeht.
Zentral ist: Die Digitalisierung muss für alle Beteiligten konkret und nachvollziehbar von Nutzen sein, indem sie die Versorgung verbessert. Dies geschieht unter anderem durch die überfällige Vernetzung von Forschenden zur sachgerechten und sicheren Nutzung von Gesundheitsdaten. Nicht erst die Corona-Pandemie hat gezeigt, dass wir Gesundheitsdaten systematisch erheben und auswerten können müssen. Das sieht die Bevölkerung ähnlich, die ja in vielen anderen Lebensbereichen längst einen digitalen Alltag kennt – ob bei der Kommunikation, dem Online-Banking oder dem Einkaufen im Internet. Auch im Gesundheitswesen müssen digitale Anwendungen einfach und sicher sein. In der oben genannten Bitkom-Umfrage gaben 2024 fast die Hälfte der Befragten an, sich von der Digitalisierung im Gesundheitswesen überfordert zu fühlen.
Einen besonderen Stellenwert haben Vertrauen und Sicherheit. Unsere Versicherten sollen und dürfen sich sicher sein, dass ihre Daten bei uns in guten Händen sind. Die gesetzlich verankerte Gesundheitsdatennutzung kann die Versorgung der Versicherten deutlich verbessern, da die Krankenkassen die Möglichkeit erhalten, auf der Basis von Routinedaten Ansatzpunkte zu finden, um den Gesundheitsschutz und die Versorgung ihrer Versicherten zu optimieren. So könnten die Kassen ihre Versicherten zum Beispiel gezielt auf Impfungen hinweisen oder individuell auf Krebsfrüherkennungen aufmerksam machen – das Vertrauen der Versicherten in ihre Krankenkasse ist grundsätzlich vorhanden:
Interview mit Günter Wältermann, Vorstandsvorsitzender der AOK Rheinland/Hamburg

Fragen zur Digitalisierung an Günter Wältermann, Vorstandsvorsitzender der AOK Rheinland/Hamburg
Herr Wältermann, die Digitalisierung des deutschen Gesundheitswesens ist lange schleppend verlaufen. Wie beurteilen Sie die aktuelle Lage?
Wältermann: Unser Gesundheitswesen besteht aus vielen Akteuren in verschiedenen Versorgungsbereichen, unterschiedlichen Leistungserbringern und eben auch vielen Interessen, die nicht immer deckungsgleich sind. Alle Beteiligten eint aber der Wille, aufzuholen und die vielen Vorteile der Digitalisierung, die in anderen Bereichen unseres Alltags längst selbstverständlich ist, auch im Gesundheitswesen zu nutzen. Mit dem E-Rezept, das sich etabliert hat, und der Einführung der elektronischen Gesundheitsakte (ePA) in diesem Jahr machen wir große Schritte in die richtige Richtung.
Was versprechen Sie sich davon?
Wältermann: Wir brauchen digitale Lösungen, die alle Beteiligten als Mehrwert begreifen und im Alltag als sinnvoll erleben. Wir müssen die Versorgung individualisieren, leistungsfähiger machen, die Früherkennung von Krankheiten unterstützen und die Verwaltung und Nutzung von persönlichen Daten verbessern. Das geht, auch unter Berücksichtigung des notwendigen Datenschutzes.
Wie stellen Sie sich die digitale Zukunft im Alltag vor?
Wältermann: Wir müssen allezu smarten Patientinnen und Patienten werden, die ihre eigene Gesundheit im Blick haben. Das allgegenwärtige Smartphone wird ein entscheidender Schlüssel für die Gesundheitsversorgung und die Prävention werden. Wir müssen die Nutzung auf die wesentlichen Anwendungen lenken. Wir erleichtern uns mit der Digitalisierung den Alltag und erhöhen unsere Lebensqualität – das muss auch für die Gesundheit gelten. Wir füttern viele Anwendungen längst mit einer Vielzahl persönlicher Daten. Aber bei der eigenen Gesundheit ist häufig Schluss. Dabei gibt es beispielsweise schon eine Vielzahl von Apps, deren Nutzung von den Krankenkassen erstattet wird. Diese Digitalen Gesundheitsanwendungen (Digas) bieten Informationen und Präventionsmaßnahmen, unterstützen bei Training und Ernährung. Wichtig ist mir dabei, dass wir die Bürgerinnen und Bürger, die aus welchen Gründen auch immer, diesen Weg so nicht mitgehen können oder wollen, nicht abhängen.
Welche Rolle spielt die ePA bei diesem Prozess?
Eine ganz entscheidende – ich habe schon vielfach von einem „Game Changer“ gesprochen, denn die „ePA für alle“ bedeutet, dass alle Versicherten – allein bei uns sind das rund drei Millionen Menschen – die gleichen Möglichkeiten erhalten, auf ihre eigenen Daten zuzugreifen und diese nutzbar zu machen. Sie können damit beispielsweise Doppeluntersuchungen vermeiden und einen Überblick über ihre Medikamentierung erhalten.
Wie weit ist das Projekt „ePA für alle“?
Mitte Januar ist die Pilotphase gestartet, unter anderem in Nordrhein-Westfalen und in Hamburg. Das heißt: Wir als AOK Rheinland/Hamburg sind nah dran an der notwendigen Erprobung in den Regionen, bei der jetzt konsequent und nachhaltig alle technischen Hürden erkannt und bestmöglich beseitigt werden müssen. Bis zum bundesweiten Roll-out sollen laut der gematik die technischen Probleme gelöst und die Sicherheitsmaßnahmen, die die bekannten Risiken bei der ePA-Nutzung ausschließen, umgesetzt sein. Die digitalen Akten selbst sind schon alle angelegt und nur sehr wenige Versicherte – bei uns sind es lediglich 2,6 Prozent – haben diesem Schritt widersprochen. Jetzt geht es darum, die Nutzer vom Nutzen zu überzeugen. Wir nehmen es als Herausforderung an, auch diese 2,6 v. H. noch von den Vorteilen der Digitalisierung zu überzeugen.
Das Herz der Digitalisierung: die elektronische Patientenakte (ePA)
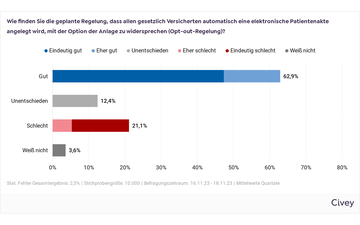
Die im Januar 2025 eingeführte elektronische Patientenakte (ePA) spielt eine Schlüsselrolle bei der Digitalisierung und soll sich zur zentralen Plattform für die Speicherung und den sicheren Austausch von Gesundheitsdaten entwickeln. Die AOK Rheinland/Hamburg hat für jeden Versicherten, der nicht widersprochen hat, eine elektronische Patientenakte angelegt, das sind 97,4 Prozent. Aktuell besitzen 72,1 Prozent der Bevölkerung in Deutschland und 93 Prozent der AOK-Versicherten eine elektronische Patientenakte.
Die ePA ermöglicht den Versicherten via App jederzeit einen transparenten Zugang zu den eigenen Gesundheitsdaten. Patientinnen und Patienten sowie die an der Behandlung beteiligten Ärztinnen und Ärzte und andere Leistungserbringer können persönliche Gesundheits- und Krankheitsdaten sicher digital hochladen, speichern und teilen. Dazu gehören ein Medikationsplan, ein Notfalldatensatz, das Zahn-Bonusheft, das Untersuchungsheft für Kinder, der Mutterpass, die Impfdokumentation, Verordnungen sowie Krankenkassendaten über in Anspruch genommene Leistungen.
Wichtige digitale Anwendungen
- ePA – die elektronische Patientenakte
Einführung erfolgte zum 15.01.2025 für alle gesetzlich Versicherten.
Die Krankenkassen haben inzwischen für alle Versicherten, die nicht widersprochen haben, eine digitale Akte angelegt. Aktuell läuft die Erprobung in Modellregionen, der bundesweite Rollout soll im April erfolgen
- E-Rezept – das elektronische Rezept
Seit 01.01.2024 Pflicht
- eMP – der elektronische Medikationsplan
informiert über aktuelle und historisierte Medikation und deren Dosierung
Allergien und Unverträglichkeiten im Blick
- KIM/TIM – sichere Kommunikationswege
KIM = E-Mail – Leistungserbringer à Krankenkassen
TIM = Messenger – alle Beteiligte (Ärztinnen und Ärzte, Krankenkassen, Patientinnen und Patienten)
- DiGA – die digitalen Gesundheitsanwendungen
seit September 2020 verordnungsfähig, sollen unterstützen, erkennen, überwachen, lindern
